Ung thư vú
Ung thư vú là loại ung thư phổ biến nhất ở phụ nữ tại Mỹ. Bệnh có thể xuất hiện ở mọi lứa tuổi, nhưng nguy cơ mắc bệnh tăng theo tuổi. Do một số yếu tố nhất định mà nhiều phụ nữ có nguy cơ mắc ung thư vú cao hơn những người khác. Tuy nhiên, mọi phụ nữ đều cần biết những yếu tố nguy cơ của ung thư vú, và những việc cần làm để giảm thiểu nguy cơ.
Phát hiện sớm ung thư vú khi khối u còn nhỏ, chưa xâm lấn lan rộng sẽ giúp việc điều trị dễ dàng hơn, từ đó làm giảm tỷ lệ tử vong do bệnh gây ra. Khám sàng lọc thường xuyên là phương pháp hữu hiệu nhất để phát hiện sớm ung thư vú. Hiệp hội Ung thư Hoa Kỳ khuyến cáo đối với nhóm phụ nữ có nguy cơ trung bình: 1) Phụ nữ trong độ tuổi 40-44 có nhu cầu có thể sàng lọc hàng năm bằng chụp phim X-quang tuyến vú; 2) Phụ nữ trong độ tuổi 45-54 cần được chụp X-quang tuyến vú sàng lọc hàng năm; 3) Phụ nữ từ 55 tuổi trở lên có thể tiếp tục chụp X-quang tuyến vú hàng năm hoặc 2 năm một lần; 4) Việc sàng lọc nên được tiếp tục khi người phụ nữ vẫn ở trong tình trạng sức khỏe tốt. Phụ nữ có nguy cơ cao bị ung thư vú do tiền sử gia đình có người bị ung thư vú, đột biến gen, hoặc các yếu tố nguy cơ khác cần được sàng lọc bằng chụp cộng hưởng từ tuyến vú kết hợp với chụp X-quang tuyến vú. Nên trao đổi với bác sỹ về những yếu tố nguy cơ có thể có của bạn, cũng như kế hoạch sàng lọc ung thư tốt nhất cho bạn.
Ung thư phổi
Nguyên nhân chính gây ra ung thư phổi là việc bị phơi nhiễm với các hóa chất và bụi hạt trong không khí. Hút thuốc đang là nguyên nhân gây bệnh chính hiện nay, nhưng không phải ai hút thuốc cũng mắc ung thư phổi. Một số người có thể đã từng hút thuốc, số khác lại chưa hút thuốc bao giờ. Không phải loại ung thư phổi nào cũng có thể phòng ngừa. Tuy nhiên, bạn có thể giảm nguy cơ mắc bệnh thông qua việc bỏ thuốc lá. Nếu bạn không hút thuốc, hãy tránh xa khói thuốc từ những người khác.
Hiệp hội Ung thư Hoa Kỳ khuyến cáo: thực hiện sàng lọc thường xuyên trên những người có nguy cơ cao mắc ung thư phổi. Nếu bạn hiện đang hút thuốc hoặc đã từng hút thuốc, ở trong độ tuổi 55-74 tuổi, thể trạng chung còn tốt, bạn có thể chụp cắt lớp vi tính ngực liều thấp hàng năm.
Ung thư đại trực tràng
Ung thư đại trực tràng là loại ung thư khởi phát từ đại tràng hoặc trực tràng. Một số yếu tố có thể làm gia tăng nguy cơ mắc ung thư đại trực tràng bao gồm: thừa cân hoặc béo phì, lối sống lười vận động, thực đơn giàu thịt đỏ và thịt chế biến sẵn, hút thuốc, sử dụng lượng lớn đồ uống có cồn, tuổi cao, và tiền sử bản thân hoặc gia đình có ung thư hoặc polyp đại trực tràng.
Sàng lọc ung thư đại trực tràng thường xuyên là một trong những vũ khí hiệu quả nhất chống lại căn bệnh này. Hầu hết ung thư đại trực tràng khởi phát là polyp - tổ chức phát triển ở trong lòng đại tràng và trực tràng. Việc sàng lọc giúp phát hiện ung thư đại trực tràng khi khối u còn nhỏ, chưa xâm lấn lan rộng, và việc điều trị khi đó sẽ dễ dàng hơn. Một số phương pháp sàng lọc có thể phòng ung thư đại trực tràng bằng việc loại bỏ các polyp trước khi ung thư hóa.
Hiệp hội Ung thư Hoa Kỳ khuyến cáo đối với những người có nguy cơ trung bình mắc ung thư đại trực tràng: 1) Mọi người dân nên được sàng lọc định kỳ bắt đầu từ 45 tuổi; 2) Những người có thể trạng chung tốt và có tuổi thọ dự kiến sống thêm được ít nhất 10 năm nữa nên được sàng lọc định kỳ ung thư đại trực tràng cho tới năm 75 tuổi; 3) Xét nghiệm phân; 4) Xét nghiệm hóa mô miễn dịch trong phân độ nhạy cao (FIT), thực hiện hàng năm; 5) Xét nghiệm độ nhạy cao tìm máu ẩn trong phân (gFOBT) hàng năm; 6) Xét nghiệm ADN đa mục tiêu (MT-sDNA) 3 năm một lần; 7) Xét nghiệm chẩn đoán hình ảnh đại tràng và trực tràng; 8) Soi đại tràng 10 năm 1 lần; 9) Chụp cắt lớp vi tính dựng hình khung đại trực tràng 5 năm 1 lần; 10) Soi đại tràng sigma 5 năm 1 lần. Nếu bạn chọn sàng lọc bằng các xét nghiệm khác ngoài soi đại tràng, khi các xét nghiệm đó cho thấy kết quả bất thường thì cần soi đại tràng kiểm tra.
Những người có yếu tố nguy cơ cao đối với ung thư đại trực tràng (có tiền sử bản thân hoặc gia đình, hoặc có các yếu tố nguy cơ khác) cần được: sàng lọc trước năm 45 tuổi, sàng lọc thường xuyên hơn, hoặc được sàng lọc bằng các xét nghiệm đặc hiệu hơn. Hãy trao đổi với bác sỹ về các yếu tố nguy cơ ung thư đại trực tràng của bạn để xác định thời điểm bạn nên bắt đầu làm xét nghiệm.
Ung thư dạ dày
Ung thư dạ dày giai đoạn sớm được định nghĩa là mức độ xâm lấn ung thư dạ dày chưa vượt qua lớp hạ niêm mạc. Ở giai đoạn này có tiên lượng tốt hơn nhiều so với ung thư dạ dày giai đoạn tiến triển (90% sống sót sau 5 năm).
Những đối tượng “nguy cơ” mắc ung thư dạ dày: 1) Hút thuốc lá: là một trong những thói quen mà đa số người mắc ung thư dạ dày vẫn duy trì sử dụng; 2) Tuổi trên 40: trong số những người mắc ung thư dạ dày, có tới 96% là người ở độ tuổi từ 40 trở lên; nam giới có tỷ lệ cao khoảng hơn gấp đôi so với phụ nữ mắc ung thư dạ dày; 3) Thói quen ăn uống mặn, đồ nướng, chiên ..: những thực phẩm được chế biến như hun khói, thức ăn ngâm tẩm, muối, món ăn chứa lượng muối cao thường có tỷ lệ mắc ung thư dạ dày cao hơn những người có thói quen ăn uống nhạt và thanh đạm; 4) Những người mắc các bệnh liên quan đến tiêu hóa: ung thu dạ dạy thường gặp ở người đã có bệnh dạ dày từ trước, như tiền sử đã từng bị phẫu thuật dạ dày, đau, viêm loét dạ dày lâu năm, bệnh nhiễm vi khuẩn HP (Helicobacter pylori); 5) Di truyền: nếu trong gia đình từng có thành viên có tiền sử bị bệnh ung thư, thì nguy cơ tự bị mắc ung thư liên quan sẽ có tỷ lệ cao hơn; 6) Bệnh nhân hoặc tiền sử gia đình có polyp tuyến có tính chất gia đình (FAP); mắc hội chứng Lynch; hội chứng Peutz-Jeghers; hội chứng Juvenile polyposis cũng có nguy cơ cao mắc ung thư dạ dày; 7) Những người tăng sản hoặc polyp tuyến dạ dày, thiếu máu nghi ngờ ác tính, dị sản ruột tại dạ dày.
Một số dấu hiệu của bệnh ung thư dạ dày cần lưu ý: 1) Đầy tức bụng: lúc đầu, triệu chứng đau rất giống với loét dạ dày (đau liên quan tới bữa ăn, giảm khi dùng các thuốc điều trị loét); 2) Chán ăn: mất cảm giác thèm ăn chắc chắn là một điều cần hết sức chú ý; 3) Sut cân chưa rõ nguyên nhân, mệt mỏi: sút nhiều cân trong thời gian ngắn, kèm theo cảm giác luôn no, chán ăn, buồn nôn, mệt mỏi thì đó có thể là cảnh báo ung thư dạ dày; 4) Nôn ra máu: khi nôn có lẫn máu thì cũng nên suy xét đến khả năng ung thư dạ dày; 5) Ợ chua, đầy bụng sau khi ăn: người bị ung thư dạ dày khi ăn xong có cảm giác tức bụng, đầy bụng và buồn nôn...; 6) Đi ngoài phân màu bất thường: nếu bạn xuất hiện triệu chứng đi ngoài phân đen hoặc trong phân thường xuyên có máu, việc này lặp lại thường xuyên thì rất có thể bạn đã mắc ung thư dạ dày.
Cách phòng ngừa ung thư dạ dày: 1) Hạn chế ăn đồ ăn mặn: chúng chứa nhiều nitrit và amin thứ cấp khi vào dạ dày sẽ kết hợp thành chất cực độc gây ung thư; 2) Hạn chế ăn đồ hun khói, nướng, chiên: qua chế biến các thức ăn này chứa rất nhiều chất độc gây ung thư; 3) Từ bỏ thói quen hút thuốc lá, uống rượu bia, chất kích thích: sử dụng những chất này sẽ gây ra nhiều bệnh ung thư không chỉ riêng ung thư dạ dày; 4) Bổ sung chất dinh dưỡng hợp lý: ăn các thức ăn chứa nhiều vitamin A, B, E; 5) Có chế độ nghỉ ngơi, luyện tập thể dục, thể thao hợp lý, điều độ.
Khuyến nghị nên làm: hãy trao đổi với bác sỹ về biểu hiện và ngguy cơ về bệnh của bạn từ những dấu hiệu gợi ý trên. Bác sỹ sẽ hỏi các thông tin cụ thể về tuổi, tình trạng sức khỏe, bệnh sử cá nhân và gia đình nếu có, các triệu chứng biểu hiện bệnh nghi ngờ gặp phải… nhằm đánh giá nguy cơ mắc bệnh. Sau đó sẽ tiến hành khám lâm sàng phát hiện các dấu hiệu của bệnh.
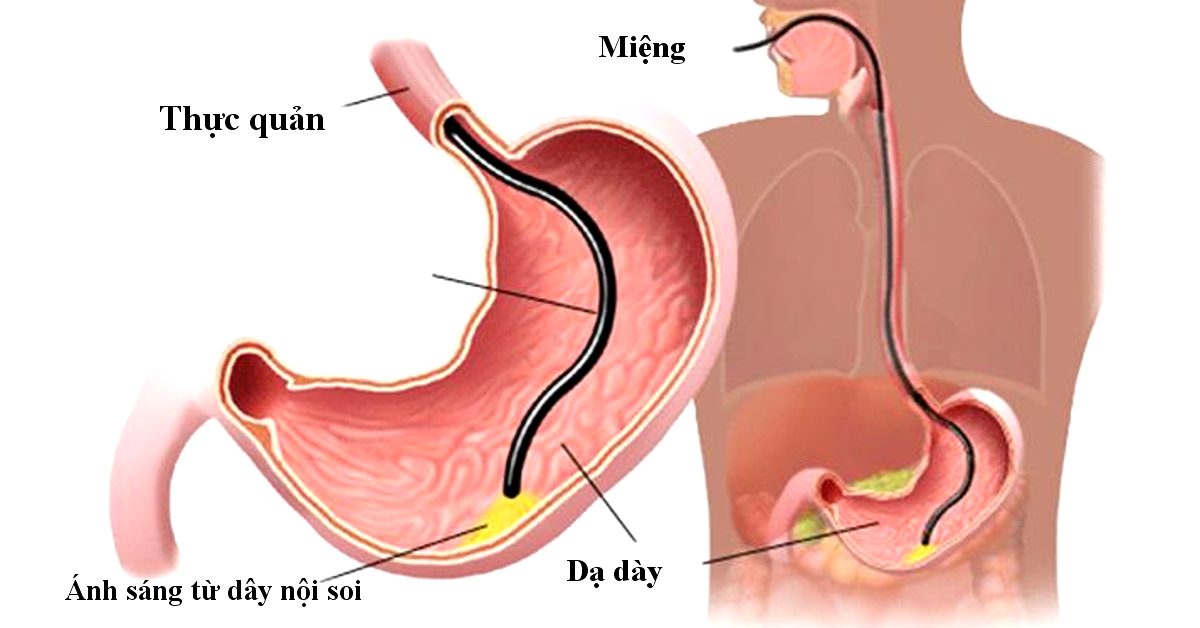
Nội soi dạ dày: Bác sỹ sẽ sử dụng ống nội soi đưa vào thực quản xuống đến dạ dày để quan sát bên trong. Ưu điểm của nội soi cho phép quan sát được các thay đổi của niêm mạc dạ dày và tiến hành sinh thiết qua nội soi để có chẩn đoán mô bệnh học, qua đó cho phép chẩn đoán các ung thư dạ dày tại chỗ hoặc xâm lấn. Ngoài ra các tổn thương tiền ung thư cũng có thể thấy được trên nội soi như: viêm teo, loét, polyp hoặc các tổn thương dạng tăng sản biểu mô tuyến. Sinh thiết các tổn thương nghi ngờ cũng có thể phát hiện các tổn thương tiền ung thư trên mô bệnh học như viêm teo, tăng sản, dị sản, loạn sản… Ngoài ra, nội soi cũng có thể đánh giá tình trạng có hay không có nhiễm Helocobacter Pylori - một trong số những yếu tố nguy cơ gây ung thư dạ dày, giúp cho việc điều trị dự phòng. Ung thư dạ dày là loại bệnh lý tiến triển khá nhanh, do đó trong sàng lọc, vai trò của nội soi dạ dày chủ yếu tập trung vào phát hiện sớm các tổn thương tiền ung thư.
Chụp cắt lớp vi tính (CT): ngoài ra, bác sỹ có thể chỉ định bệnh nhân chụp CT. Bác sỹ chủ yếu dựa vào các hình ảnh để đánh giá tình trạng thương tổn của dạ dày, sự xâm lấn của khối u đến các bộ phận xung quanh. Hơn nữa, qua đó có thể đánh giá tình hình của bệnh nếu ung thư bắt đầu di căn đến các bộ phận khác trong cơ thể như: gan, hạch, ổ bụng, ổ phúc mạc…
Sinh thiết: phương pháp này có thể được tiến hành ngay khi nội soi ở nơi có tổn thương tại niêm mạc dạ dày, sau đó tiến hành giải phẫu bệnh. Sinh thiết là thủ tục cần để chẩn đoán tế bào khối u có phải là ung thư hay không.
ThS.BS Nguyễn Thị Phương Thảo (theo www.cancer.org)