Nhu cầu cao về ghép tạng
Suy tạng đang là một trong những vấn đề sức khoẻ cộng đồng lớn mà chúng ta phải đối mặt. Đơn cử như suy tim là nguyên nhân gây tử vong cao gấp 4 lần so với HIV và 3 lần so với ung thư vú. Theo báo cáo từ Cục Phòng ngừa và Kiểm soát dịch bệnh Mỹ, chỉ tính riêng bệnh lý tim mạch, hiện đang có khoảng 45.000 người Mỹ dưới 65 tuổi có nhu cầu ghép tim, nhưng chỉ có 2.000 trái tim hiến phù hợp mỗi năm. Ước tính chi phí chăm sóc cho những bệnh nhân suy tạng tại quốc gia này tiêu tốn từ 8-35 tỷ USD/năm. Một ví dụ khác về nhu cầu ghép thận cho thấy, tỷ lệ sống của bệnh nhân được ghép tạng sau 5 năm cao hơn đáng kể so với các bệnh nhân chạy thận nhân tạo trong khi chờ ghép (85% so với 60%, hình 1). Những bệnh nhân có nguy cơ tử vong trong khi chờ tạng hiến còn cao hơn cả nguy cơ tử vong trong giai đoạn hậu phẫu ghép tạng.
Từ nhu cầu thực tế trên, ghép dị loài đang ngày càng được các nhà khoa học quan tâm vì phương pháp này có thể giải quyết nhiều vấn đề như: bệnh nhân không phải chờ đợi quá lâu hoặc tử vong trước khi có tạng ghép; số lượng tạng ghép là “không giới hạn”; nếu so với ghép tạng từ người cho đã qua đời, tạng động vật có thể tránh được các tác hại của chết não đối với các cơ quan; góp phần hạn chế thị trường buôn bán nội tạng người; là nền tảng cho nhiều tiến bộ y khoa trong tương lai; tránh được rào cản về văn hóa...
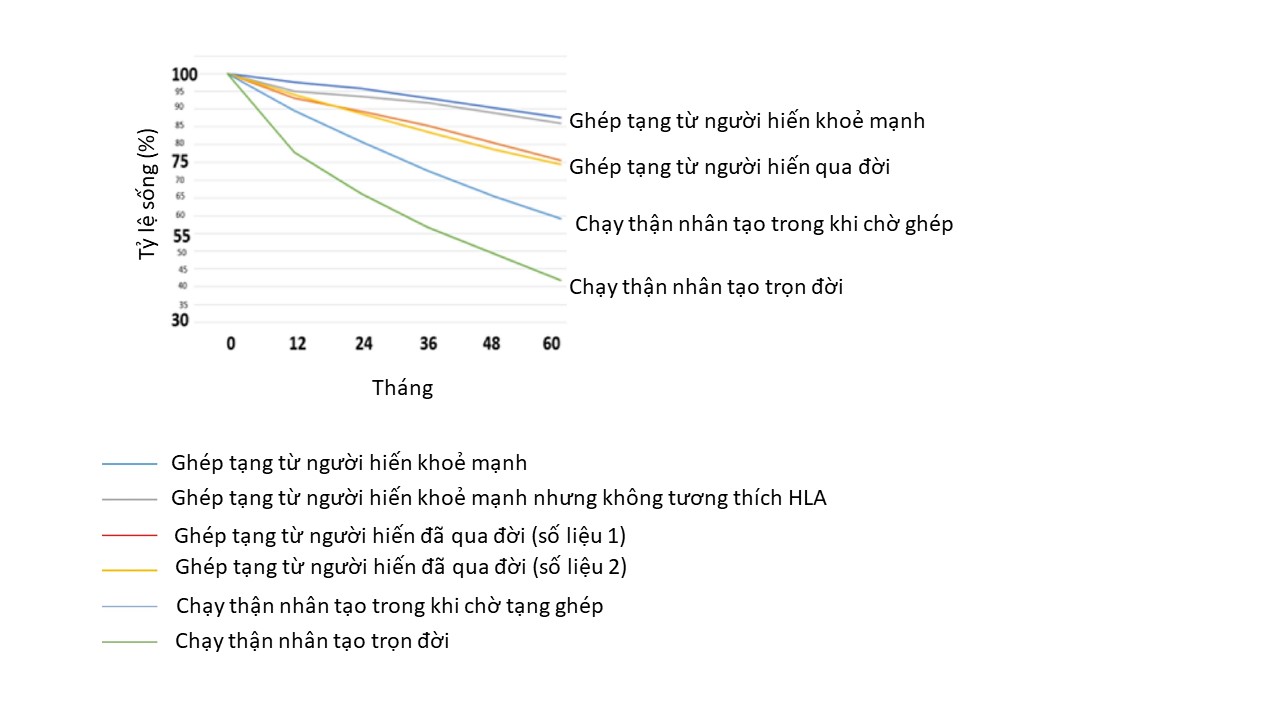
Hình 1. Tỷ lệ sống của bệnh nhân thận giai đoạn cuối sau 1-5 năm trong các nhóm ghép thận và không ghép thận (nguồn: Cooper Clinical Transplantation, 2020).
Ghép dị loài và động vật phù hợp nhất
Ghép khác loài, hay còn gọi là ghép dị loài (xeno transplantation) là phương pháp ghép hoặc cấy tế bào sống, cơ quan hoặc mô từ nguồn động vật vào cơ thế người. Ghép dị loài không chỉ tóm gọn trong các trường hợp ghép cơ quan (tạng) từ các loài động vật vào cơ thể người mà còn có thể bao gồm: i) ghép tế bào (cell transplant) - thay thế tế bào người bằng tế bào động vật khỏe mạnh; ii) ghép mô (tissue transplant) - thay thế mô người bằng mô động vật khỏe mạnh.
Hầu hết mọi người đều cho rằng linh trưởng là loài động vật phù hợp nhất để ghép dị loài, tuy nhiên trên thực tế, cấu trúc sinh học tương tự nhau lại là nguy cơ gây nhiễm trùng chéo cao. Hơn thế, nếu được nuôi dưỡng trong môi trường có sự kiểm soát của con người, các loài linh trưởng thường không phát triển tốt được như trong tự nhiên. Khác với linh trưởng, với cùng điều kiện sống, heo là loài vật phát triển tốt hơn hẳn. Kích cỡ tạng của heo tương tự với kích cỡ tạng người, khác với tạng linh trưởng thường bé hơn so với tạng người. Một điểm vô cùng ưu việt của loài heo đó là số lượng sinh sản mỗi lứa từ vài con trở lên, nên có thể là một nguồn ghép vô cùng dồi dào nếu so với linh trưởng (chỉ đẻ mỗi lứa duy nhất một con).
Thách thức được đề ra trong ghép dị loài là vấn đề thải ghép, trong đó phương pháp giải quyết duy nhất hiện nay là kỹ thuật gen nhằm thay đổi DNA của heo, từ đó cơ quan sẽ phát triển theo một hướng phù hợp với hệ miễn dịch của người. Hầu hết các tạng hiến từ heo ngày nay được lấy từ dòng heo đã được biến đổi di truyền với 10 gen (tiếng anh gọi là 10-gen pig), trong đó loại bỏ 4 phân tử di truyền của heo và thêm vào 6 phân tử di truyền của người nhằm “đánh lừa” hệ miễn dịch, giảm nguy cơ thải ghép.

Hình 2. Sơ đồ mô tả kỹ thuật di truyền ở heo hiến tạng (nguồn: BBC).
Một vài ứng dụng ghép dị loài đã được áp dụng phổ biến tại các quốc gia phát triển, tiêu biểu nhất là phẫu thuật thay van tim từ heo ở bệnh nhân. Mặc dù vậy, phương pháp này cũng không hoàn toàn giống như ghép dị loài, bởi vì van tim từ heo đã được xử lý với các chất hóa học trước khi ghép, thay vì ghép tươi.
Tỷ lệ thành công của ghép dị loài
Đáp ứng sinh bệnh học của mảnh ghép từ heo (hoặc từ động vật nói chung) khá phức tạp và bao gồm các đáp ứng liên quan đến kháng nguyên kháng thể, bổ thể, đông máu, viêm và đáp ứng tế bào. Phản ứng thải ghép khẩn cấp (hyperacute rejection) là kết quả tự nhiên của quá trình gắn kháng thể kháng kháng nguyên lạ với dị nguyên trên tế bào nội mô mạch máu của heo. Những kháng thể này phát triển trong vài tháng đầu sau sinh, đáp ứng với sự xâm nhập của vi khuẩn và virut trong ống tiêu hoá. Trong số các kháng nguyên trên tế bào heo, kháng nguyên đóng vai trò quan trọng nhất là galactose-α1,3-galactose (Gal), bảng 1.
|
Carbohydrate (từ viết tắt)
|
Enzym phụ trách
|
Gen được loại bỏ ở heo
|
|
Galactose- α1,3-galactose (Gal)
|
α1,3-galactosyltranssferase
|
GTKO
|
|
N-glycolylneuraminic acid (Neu5Gc).
|
CMAH
|
CMAH-KO
|
|
Sda
|
β-1,4N-acetylgalactosaminyltransferase
|
β4GalNT2-KO
|
Bảng 1. Các loại kháng nguyên, enzym phụ trách và gen tương ứng ở heo trong ghép dị loài (nguồn: Cooper Clinical transplantation, 2020).
Kháng thể IgM kháng Gal gắn lên epitope của kháng nguyên nội mô mạch máu, kích hoạt dòng bổ thể, nhanh chóng phá huỷ mảnh ghép, thường là trong vòng vài phút. Thậm chí ngay cả khi bệnh nhân vượt qua được giai đoạn kích hoạt dòng bổ thể này qua protein điều hoà bổ thể, thì việc kích hoạt các tế bào nội mô mạch máu qua kháng thể và/hoặc bổ thể có thể gây ra bệnh lý huyết khối vi mạch hoặc kích hoạt đông máu.
Để giải quyết những vấn đề rào cản trên, các chuyên gia đã thực hiện một phương pháp gọi là điều hoà di truyền (genetic manipulation) của động vật hiến, nhằm vào hai mục tiêu chính: loại bỏ biểu hiện của các dị nguyên đã biết mà con người có kháng thể tự nhiên; chuyển gen tổng hợp protein bảo vệ qua điều hoà các yếu tố như đông máu và bổ thể vào cơ thể người.
Như đã đề cập ở trên, hiện nay tạng hiến được lấy từ heo đã có thể điều hoà di truyền tới 10 gen (10-gen pig). Bên cạnh đó, một số nghiên cứu khác vẫn đang được phát triển hướng đến việc giảm đáp ứng của tế bào T với mảnh ghép, cho phép giảm nhu cầu điều trị ức chế miễn dịch ngoại sinh hậu phẫu ghép tạng.
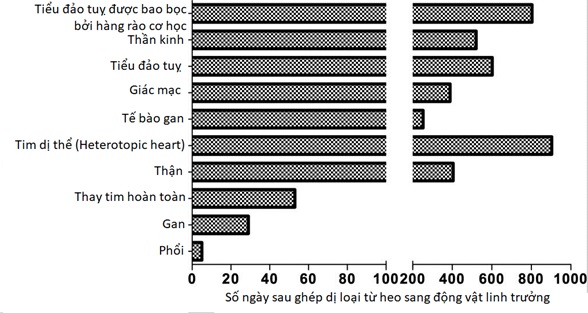
Hình 3. Thời gian sống lâu nhất sau ghép dị loài cơ quan và tế bào từ heo sang động vật linh trưởng (chưa rõ số liệu tương tự trên người). Nguồn: Ekser Curr Opin Organ Transplant, 2018.
Mặc dù ý tưởng ghép dị loài đã bắt đầu xuất hiện từ khoảng 300 năm trước, nhưng phải đến đầu thế kỷ này mới đạt được những thành tựu đáng kể. Ghép dị loài được mô tả đầu tiên trong một ca ghép tim vào năm 1964, trong đó tim hiến được lấy từ tinh tinh. Tuy nhiên cũng có báo cáo cho rằng ghép dị loài được thực hiện đầu tiên vào năm 1963, trong trường hợp ghép thận từ khỉ đầu chó cho 6 người nhận ở Denver, Mỹ. Các bệnh nhân có thời gian sống trong 19-98 ngày.
Tháng 9/2021, tại Trung tâm y khoa Langone New York, Mỹ, nhóm các chuyên gia đã thành công ghép thận từ heo được biến đổi di truyền vào vào cơ thể một người hiến tặng thận đã qua đời và được duy trì hô hấp bằng máy thở. Thận ghép có thể tạo ra nước tiểu trong 54 tiếng mà không có bất kỳ dấu hiệu thải cấp tính nào trước khi kết thúc nghiên cứu. Hiện nhóm chuyên gia tại đây có dự định sẽ tiếp tục thực hiện một ca ghép tương tự vào tháng 11/2022 sắp tới.
Cũng trong cuộc đua ghép dị loài này, đầu năm 2022, nhóm chuyên gia thuộc trường Đại học Alabama, Birmingham, Mỹ đã tiến hành ghép thận lấy từ heo vào một người nhận được chẩn đoán chết não. Thận hiến từ heo đã được biến đổi di truyền với 10 gen, sau khi ghép thận đã bắt đầu lọc máu, tạo ra nước tiểu và quan trọng nhất là chưa có dấu hiệu thải ghép cho tới tận 77 tiếng sau khi ghép. Tháng 1/2022, thế giới một lần nữa dậy sóng từ một ca ghép tim heo cho người tại Mỹ, tuy nhiên bệnh nhân đã qua đời sau hơn 2 tháng hậu phẫu mà chưa rõ nguyên nhân. Trong tương lai, với sự tiến bộ của khoa học kỹ thuật và đặc biệt là ngành công nghệ sinh học, hy vọng sẽ có nhiều thành tựu trong ghép dị loài, mở ra một hướng điều trị mới cho bệnh nhân suy tạng.
Một số vấn đề đặt ra
Bên cạnh các ưu điểm nổi bật đã nêu, ghép dị loài cũng phải đối mặt với nhiều thách thức. Hai nguy cơ hàng đầu là phản ứng thải ghép do đáp ứng miễn dịch giữa kháng thể người với kháng nguyên động vật và nhiễm trùng chéo từ tạng động vật. Động vật được lựa chọn để hiến tạng phải được chọn lọc kỹ về nguồn gốc, đồng thời được nuôi dưỡng và theo dõi sát trong môi trường an toàn sinh học, nên một số chuyên gia cho rằng không có nguy cơ lây nhiễm vi sinh vật ngoại sinh vào cơ quan được chọn để ghép. Để khẳng định thêm điều này, một nghiên cứu gần đây chỉ ra rằng, ở khỉ đầu chó được nuôi dưỡng trong môi trường an toàn sinh học, ngay cả khi sử dụng thuốc ức chế miễn dịch trong vài tháng cũng không gây kích hoạt CMV (Cytomegalovirus - một loại virus gây nhiễm trùng thường gặp). Tuy nhiên, vẫn còn những nguy cơ tiềm tàng khác, ví dụ như trong trường hợp ghép tạng từ heo, một yếu tố không thể tránh khỏi là các retrovirut nội sinh (endogenous retrovirus) không gây bệnh, tồn tại trong tạng hiến. Ở cơ thể người cũng tồn tại các retrovirut nội sinh, và tương tự như retrovirut ở tạng heo, các retrovirut này dường như lành tính và chưa có bất kỳ bằng chứng bệnh lý nào được báo cáo. Dù vậy, chúng ta vẫn chưa chắn chắn liệu các retrovirut nội sinh từ heo sẽ gây bệnh khi được ghép vào cơ thể người, hoặc sẽ kết hợp với retrovirut trong cơ thể người để tạo thành một loại virut mới hoạt hoá hay không. Hiện tại có rất ít bằng chứng cho vấn đề này, và câu chuyện ghép dị loài vẫn chưa hoàn toàn được giải quyết.
Ngoài ra, lợi ích của ghép dị loài không kéo dài do tuổi thọ của động vật ngắn hơn so với ở người (ví dụ ở heo là 15-20 năm, so với người trung bình là 72 năm), do vậy, tạng của động vật cũng không thể hoạt động chức năng được lâu như tạng ghép từ người. Và vấn đề làm sao để làm chậm quá trình suy giảm hay mất chức năng của tạng ghép từ động vật, cũng như phương hướng giải quyết sau khi tạng mất chức năng, vẫn còn là một bài toán chưa có lời giải đáp.
Bên cạnh đó, dù là tạng ghép từ bất kỳ loài động vật nào, vấn đề y đức trong ghép dị loài vẫn còn đang trong vòng tranh cãi. Nhiều vấn đề được nêu ra bao gồm việc nuôi và hy sinh đồng loạt một số lượng lớn động vật, phúc lợi động vật và ngành công nghệ sinh học, những khúc mắc liên quan đến tôn giáo, văn hoá, xã hội. Như vậy, bên cạnh những khúc mắc về chuyên môn, câu hỏi về việc nên làm thế nào để giảm các tranh cãi đạo đức trong ghép dị loài cũng cần được quan tâm.
TÀI LIỆU THAM KHẢO
1. https://www.sciencelearn.org.nz/resources/1214-history-of-xenotransplantation
2. https://www.bbc.com/news/health-60708120
3. https://onlinelibrary.wiley.com/doi/10.1111/ctr.14139
4. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5935127/
5. https://www.uab.edu/news/campus/item/12566-uab-announces-first-clinical-grade-transplant-of-gene-edited-pig-kidneys-into-brain-dead-human
6. https://nyulangone.org/news/progress-xenotransplantation-opens-door-new-supply-critically-needed-organs